甚麼是骨質疏鬆?
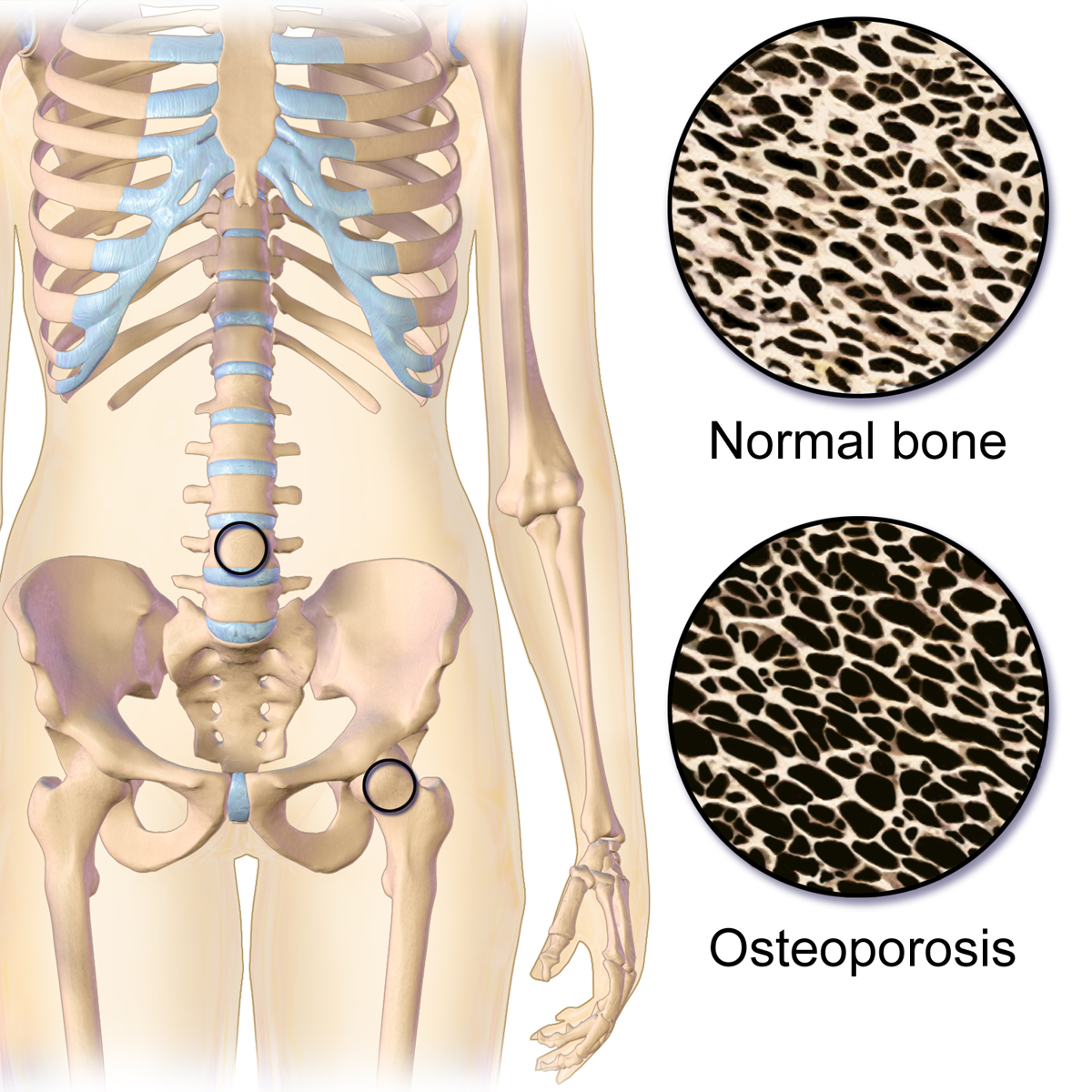
骨質疏鬆是指骨頭變得疏鬆,密度降低,結果是骨頭變得脆弱,容易折斷。
 |
| Osteoporosis - wikidoc |
 |
| http://en.wikipedia.org/wiki/Osteoporosis |
骨質疏鬆的影響
骨質流失的過程是全身性的,但身體各處的流失速度可以不是一致的。視乎骨質疏鬆所影響的骨骼,對個人健康可以產生不同的的響。
脊骨疏鬆可引致脊椎骨塌陷,出現駝背,高度減少等情況。脊椎骨塌陷時可以產生急性背痛,而由於結構改變,日後患者亦有機會出現慢性的頸背肌骨疼痛和脊椎關節退化。
週邊的長骨頭(如手、腳)的疏鬆主要會在骨頭受力時產生骨折,骨折後有可能影響活動能力。
然而,骨折不單可以影響生活質素,骨折也可以致命。其中盤骨和骰骨(即大腿骨)骨折可引致大量的內部出血,嚴重可以有生命危險。因此,骨質疏鬆絶不能忽視。
誰會患上骨質疏鬆症?
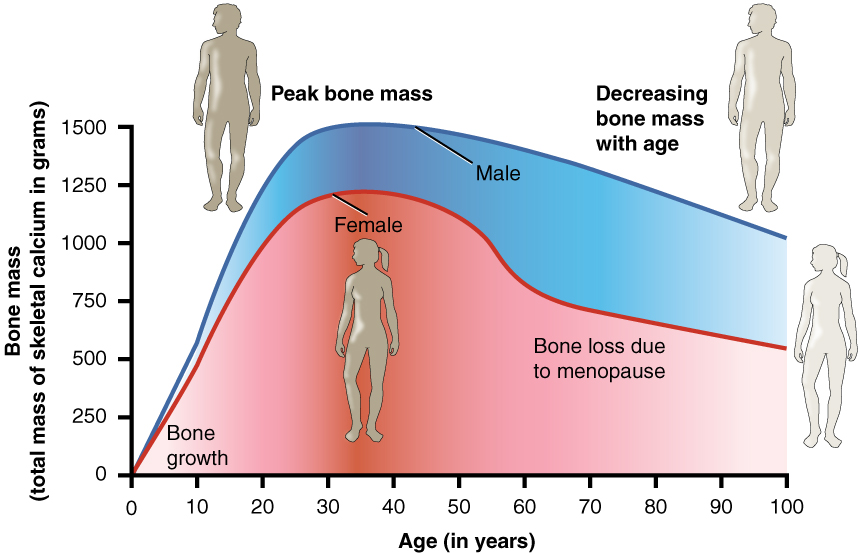
每一個人都有機會患上骨質疏鬆症,但有些因素會增加我們患上骨質疏鬆症的機會。其中一個因素是我們年輕時的骨質密度,這有先天的因素,也有後天的因素,如鈣的攝取量、運動習慣、體重等。
有些疾病是可以引起骨質疏鬆的,我們稱之為繼發性的骨質疏鬆。這些病包括:甲狀腺機能亢進、副甲狀腺機能亢進、類風濕性關節炎、慢性腎衰竭等等。
此外,長期服用類固醇(尤其是大劑量)或過量服用甲狀腺素都會引起骨質疏鬆的情況。
個人習慣方面,喝酒、抽煙和過量的咖啡都會增加患上骨質疏鬆的風險。
若近親有骨折紀錄、婦女過早停經等,風險也會相應增加。
不過有研究顯示,以整個群體而言,年齡和骨重是最重要的兩個因素。因此,有研究人員制作了一個名為OSTA(Osteoporosis Self-Assessment Tool for Asians)的骨質疏鬆症評估工具。筆者根據香港中文大學醫學院何善衡老年學及老年病學研究中心的版本制作了一個電子化的版本。若評估結果屬於中度或高風險就要找家庭醫生幫手了。
| Age\Weight | 40-44 | 45-49 | 50-54 | 55-59 | 60-64 | 65-69 | 70-74 | 75-79 |
|---|---|---|---|---|---|---|---|---|
| 45-49 | ||||||||
| 50-54 | ||||||||
| 55-59 | ||||||||
| 60-64 | ||||||||
| 65-69 | ||||||||
| 70-74 | ||||||||
| 75-79 | ||||||||
| 80-84 | ||||||||
| 85-89 |
此外,世界衛生組織骨折風險評估工具是一個更加詳細的評估工具,但由於較多技術性的參數,建議最好由家庭醫生為您去作出評估和解釋評估的結果。
如何診斷骨質疏鬆症?
如果出現懷疑與骨質疏鬆有關的骨折,或者風險評估發現骨質疏鬆的風險高,就要透過雙能量x光骨質密度掃描(DEXA scan)去量度骨質密度。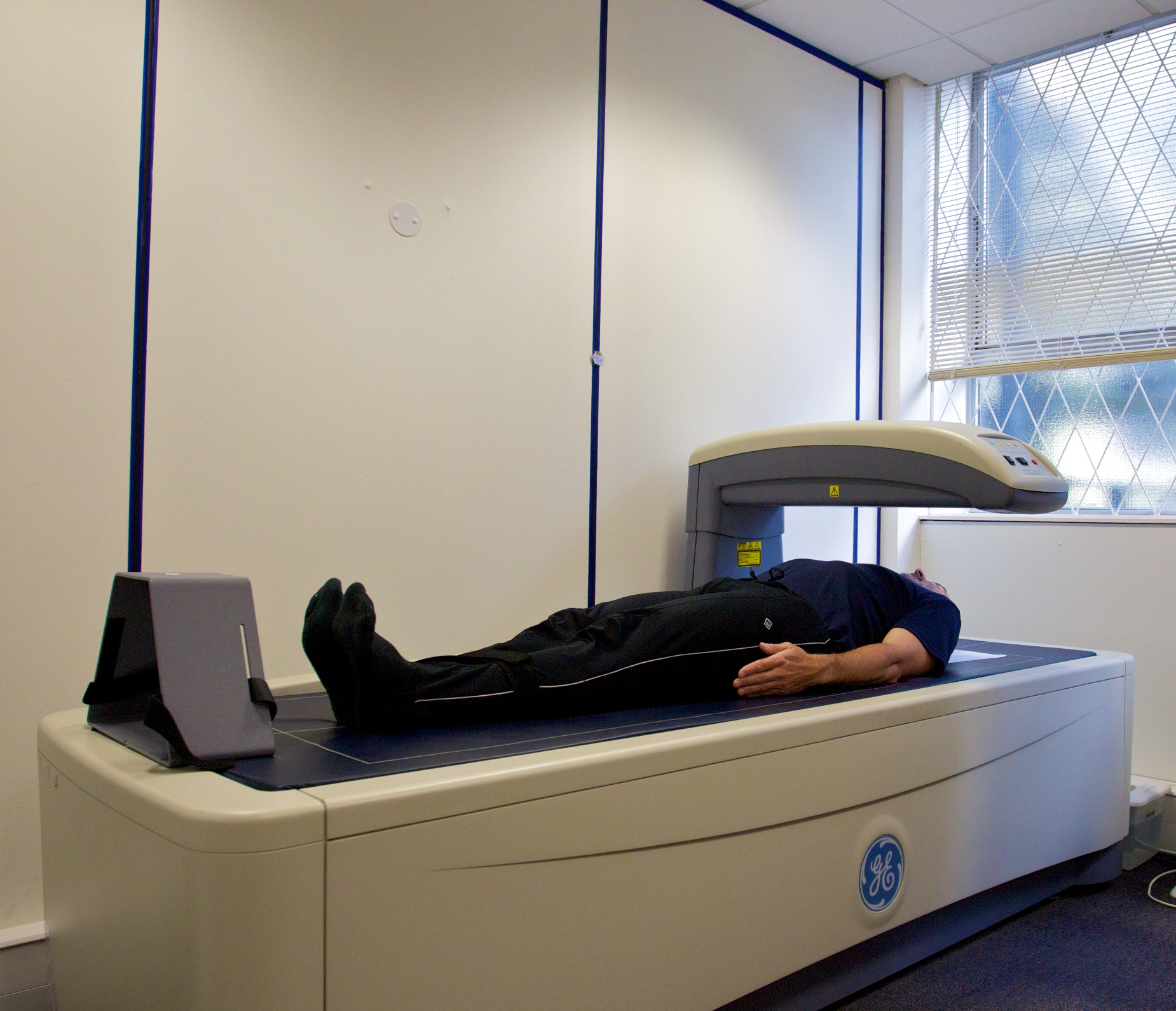 |
| http://en.wikipedia.org/wiki/Dual-energy_X-ray_absorptiometry |
患有骨質疏鬆點算?
骨質疏鬆是可以治療的。有多種不同的藥物都能夠治療骨質疏鬆。但因不同藥物的不同特性以及價格上的分別,藥物的選擇須因應病人的身體情況去作出個別的選擇。- 雙磷酸鹽類 (如福善美、健骨龍、Boniva等) :這是目前處理骨質疏鬆的第一線藥物,能有效增加骨質和減低骨折風險。因應不同品牌,由一星期服用一次到每月服用一次。主要副作用是刺激食道引致食道潰瘍。因此,需要在空腹時以大杯清水沖服,並且服後的一小時不能平臥,以減少藥物回流食道的風險。而由於此副作用是在服用時出現,服用次數逾少的藥物,出現此副作用的機會愈少。另一常見副作是是骨痛。此外,長期服用有機會增加非典型骨折的風險,服食這類藥物若超過五年以上,需由醫生重新評估是否適合繼續使用。
- 雌激素補充劑 (荷爾蒙補充劑) :曾經是更年期後婦女骨質疏鬆症的第一線藥,但因其副作用的問題。目前主要是治療更年期症狀。一般來說,服用不超過五年,仍然是非常安全的。但不建議沒有更年期症狀的婦女純粹為治療骨質疏鬆症而使用。
- 雌激素受體調節劑 (Evista: raloxifen):此藥只能改善脊椎骨的骨質密度和減少脊椎塌陷,但不能減少股骨骨折的風險。但此藥最大的好處是能減少患上乳癌的機會和減低乳癌的復發率。但有靜脈血栓風險的婦女不宜使用。
- RANKL受體人類單株抗體製劑(Prolia: denosumab) :這是一種最新研發的藥物,與RANKL結合後,抑制 RANKL 和破骨細胞的結合,避免骨質的流失,能有效增加骨質密度和降低骨折風險。此藥是針劑,此需每半年一次接受注射。常見副作用主要是背痛和四肢酸痛。此外,此藥有機會增加顎骨壞死風險,本身顎骨壞死風險高的患者不宜使用。醫生需在治療前評估患者風險。
由於骨質的上升是十分緩慢的,一般來說醫生會每兩年安排檢查一次,以評估治療進度和檢討治療方案。
此外,藥物的使用還需配合足夠的鈣質和維他命D。鈣質可在食物裡攝取,但一般已患上骨質疏鬆的病人,醫生多會建議服用鈣片以確保有足夠的鈣質。維他命D可以透過接足陽光身體自行製造,但長居室內的長者可考慮服用維他命D補充劑。
運動方面也十分重要,而且一定要包含負重運動和平衡運動。太極是其中一項同時包含肌肉鍛鍊、負重和平衡鍛煉的運動。此外,一些長者中心也有舉辦方型踏步運動班,也是很好的平衡運動。
骨質疏鬆症的預防
最有效的骨質疏鬆症的預防須從少開始,以在骨質生成期,作好足夠的骨質的儲備。但即使已進入骨質流失期,健康的生活方式仍然可以減低骨質疏鬆的機會。食用足夠的含鈣質的食物(如乳制品、傳統豆腐──即以石膏粉作為凝固劑的豆腐、果仁、可連骨食的魚如白飯魚、沙甸魚等、部份蔬菜),避免煙酒、避免過量咖啡因和控制適量的蛋白質攝取(過量的蛋白質食影響鈣質吸收)。
此外,最好每日最少有一小時的戶外活動,適量接觸陽光,但要避免在烈日下曝曬。當然,還要有足夠的負重運動和平衡運動啦!
但要一提,除非體重過輕,否則千萬不要為預防骨質疏鬆增磅,因為肥胖會引致更多更嚴重的健康問題。
最後,若您是臨近收經年齡的女士,就要多留意骨質疏鬆的風險,可以跟家庭醫生商量下,適時進行骨質密度檢查,以便及早治療。

